Szacowany czas czytania: 13 minut
Atopowe zapalenie skóry - jakie są możliwości leczenia?
Atopowe zapalenie skóry (AZS) jest chorobą o złożonym podłożu. Za jego powstanie odpowiedzialne są między innymi przyczyny genetyczne, środowiskowe i immunologiczne. Schorzenie to charakteryzuje przewlekły przebieg, z okresami zaostrzeń i remisji [1]. AZS wyraźnie wpływa na obniżenie jakości życia pacjentów, dlatego ważne jest dobranie skutecznej terapii.
Przebieg i objawy atopowego zapalenia skóry
AZS najczęściej rozpoczyna się we wczesnym dzieciństwie. Może współistnieć z innymi chorobami atopowymi, takimi jak: astma oskrzelowa, alergiczny nieżyt górnych dróg oddechowych i spojówek oraz alergia pokarmowa.
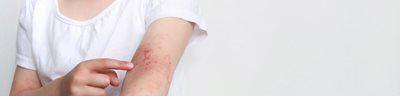
Charakteryzuje się zaburzeniami w barierze naskórkowej, które zwiększają ryzyko nawrotowych zakażeń bakteryjnych, wirusowych i grzybiczych skóry.
Główne objawy atopowego zapalenia skóry to:
- silny świąd i suchość skóry,
- rumieniowe, zapalne zmiany skórne o wyglądzie wyprysku,
- w fazie przewlekłej choroby występuje pogrubienie i złuszczanie naskórka.
Zmiany najczęściej pojawiają się w okolicach zgięć łokciowych i kolanowych, w obrębie skóry twarzy i szyi, ale mogą też obejmować skórę całego ciała [1].
Terapia podstawowa AZS - emolienty, unikanie czynników drażniących i dieta
Kluczową rolę w leczeniu i profilaktyce atopowego zapalenia skóry pełnią indywidualnie dobrane emolienty, które mają właściwości nawilżające, natłuszczające i uelastyczniające skórę. Stosowane kilka razy dziennie przywracają prawidłową barierę naskórkową, dzięki czemu redukują objawy kliniczne AZS [1,2].
Badania pokazują, że aplikowanie emolientów od 1. dnia życia u dzieci urodzonych w rodzinach z atopią zmniejsza ryzyko rozwoju AZS o połowę [3,4,5].
Objawy atopowego zapalenia skóry mogą się nasilać pod wpływem niektórych czynników. Jeśli udało się zidentyfikować czynniki zaostrzające przebieg choroby, należy ich unikać. Najczęściej są to:
- alergeny powietrznopochodne i kontaktowe,
- dym papierosowy i mikroorganizmy,
- czynniki klimatyczne, stres, zaburzenia gospodarki hormonalnej.
W części przypadków przebieg AZS mogą zaostrzać niektóre pokarmy. U takich pacjentów można wprowadzić dietę eliminacyjną z wykluczeniem produktu, który negatywnie wpływa na chorobę [1].
Leczenie miejscowe AZS
Terapia miejscowa obejmuje podawanie glikokortykosteroidów, inhibitorów kalcyneuryny i leczenie przeciwdrobnoustrojowe. W leczeniu AZS znajduje też zastosowanie fototerapia, która może być stosowana w połączeniu z glikokortykosteroidami lub samodzielnie.
Miejscowe glikokortykosteroidy to leki, które w skojarzeniu z emolientami zapewniają bardzo dobry efekt terapeutyczny. Jednak długotrwałe stosowanie glikokortykosteroidów często wiąże się z ryzykiem wystąpienia objawów niepożądanych, takich jak:
- zaniki skóry i rozstępy,
- trwałe rozszerzenie naczyń krwionośnych,
- nadkażenia bakteryjne i/lub grzybicze,
- zaćma i jaskra.
Z glikokortykosteroidami jest związane zjawisko tachyfilaksji, czyli stopniowego zmniejszenia efektywności leku w miarę przedłużania czasu trwania leczenia. Należy też zwrócić uwagę, że odstawienie miejscowych glikokortykosteroidów może prowadzić do zaostrzenia zmian skórnych.
Miejscowe inhibitory kalcyneuryny (takrolimus i pimekrolimus) w przeciwieństwie do miejscowych glikokortykosteroidów nie hamują syntezy kolagenu, nie powodują ścieńczenia naskórka, rozszerzenia naczyń i nie uszkadzają bariery skórnej. Najczęstszym objawem niepożądanym u osób stosujących leki z tej grupy jest pieczenie i zaczerwienienie skóry w miejscu aplikacji.
Leczenie przeciwdrobnoustrojowe znajduje zastosowanie w czasie zaostrzeń AZS. Jedną z możliwości jest zastosowanie antyseptycznych kąpieli z dodatkiem podchlorynu sodu. Nie zaleca się przewlekłego stosowania antybiotyków miejscowych ze względu na możliwość powstania antybiotykooporności [1].
Leczenie ogólne AZS
Jeśli terapia miejscowa nie powoduje ustąpienia objawów AZS, lekarz może Ci zaproponować terapię ogólną. Jakie leki mamy do dyspozycji i kiedy należy je podać?
- Cyklosporyna stosowana jest w pierwszym rzucie terapii ogólnej. Zmniejsza stan zapalny i powierzchnię zmian chorobowych oraz nasilenie świądu. W trakcie przyjmowania cyklosporyny konieczne jest regularne badanie ciśnienia tętniczego i parametrów wydolności nerek.
- Metotreksat jest zalecany w ciężkich postaciach AZS opornych na inne metody leczenia. Ma działanie uszkadzające wątrobę, szpik, nerki oraz może wywołać zwłóknienie płuc. Jest szkodliwy dla płodu, dlatego w trakcie i po zakończeniu terapii metotreksatem powinna być stosowana antykoncepcja.
- Azatiopryna jest stosowana w leczeniu ciężkich postaci AZS. Może uszkodzić szpik i naczynia krwionośne oraz powodować zaburzenia układu odpornościowego. W trakcie leczenia konieczne jest wykonywanie regularnych badań kontrolnych, między innymi morfologii krwi.
- Doustne glikokortykosteroidy są dopuszczone do krótkotrwałego leczenia AZS z ograniczeniem w niektórych przypadkach zaostrzenia choroby.
- Dupilumab jest pierwszym na świecie lekiem biologicznym zarejestrowanym do leczenia AZS, które nie jest adekwatnie kontrolowane przez leczenie miejscowe. Kolejne leki biologiczne są wciąż w fazie badań klinicznych [6].
Referencje:
- Atopowe zapalenie skóry. Interdyscyplinarne rekomendacje diagnostyczno-terapeutyczne Polskiego Towarzystwa Dermatologicznego, Polskiego Towarzystwa Alergologicznego, Polskiego Towarzystwa Pediatrycznego oraz Polskiego Towarzystwa Medycyny Rodzinnej. Część I. Profilaktyka, leczenie miejscowe i fototerapia
- Welz-Kubiak K, Reich A. Znaczenie emolientów w codziennej pielęgnacji skóry. Forum Dermatologicum 2016, tom 2, nr 1, 20–23
- Simpson E.L., Chalmers J.R., Hanifin J.M. Emollient enhancement of the skin barrier from birth offers effective atopic dermatitis prevention. J Allergy Clin Immunol 2014, 134, 818-823.
- Horimukai K., Morita K., Narita M. Application of moisturizer to neonates prevents development of atopic dermatitis. J Allergy Clin Immunol 2014, 134, 824-830.
- Lowe A.J., Leung D.Y.M., Tang M.L.K. The skin as a target for prevention of the atopic march. Ann Allergy Asthma Immunol 2018, 120, 145-151.
- Atopowe zapalenie skóry. Interdyscyplinarne rekomendacje diagnostyczno-terapeutyczne Polskiego Towarzystwa Dermatologicznego, Polskiego Towarzystwa Alergologicznego, Polskiego Towarzystwa Pediatrycznego oraz Polskiego Towarzystwa Medycyny Rodzinnej. Część II. Leczenie ogólne oraz nowe metody terapeutyczne