
Skala CHA₂DS₂-VASc - ocena ryzyka zakrzepowo-zatorowego (migotanie przedsionków)
Skala CHA₂DS₂-VASc
0 punktów – 0% ryzyko udaru w ciągu roku
1 punkt – 1,3% ryzyko udaru w ciągu roku
2 punkty – 2,2% ryzyko udaru w ciągu roku
3 punkty – 3,2% ryzyko udaru w ciągu roku
4 punkty – 4,0% ryzyko udaru w ciągu roku
5 punktów – 6,7% ryzyko udaru w ciągu roku
6 punktów – 9,8% ryzyko udaru w ciągu roku
7 punktów – 9,6% ryzyko udaru w ciągu roku
(niższe ryzyko w porównaniu z liczbą punktów równą 6 może wynikać z niedoszacowania ryzyka spowodowanego małą liczebnością podgrup w analizie)
8 punktów – 6,7% ryzyko udaru w ciągu roku
(niższe ryzyko w porównaniu z liczbą punktów równą 6 może wynikać z niedoszacowania ryzyka spowodowanego małą liczebnością podgrup w analizie)
9 punktów – 15,2% ryzyko udaru w ciągu roku
Skala CHA₂DS₂-VASc
- Używana w celu oceny ryzyka powikłań zakrzepowo-zatorowych u pacjenta z migotaniem przedsionków.
- Liczne badania walidacyjne wykazały, że CHA2DS2-VASc jest równie dobry – lub być może lepszy – niż CHADS2 w przewidywaniu pacjentów wysokiego ryzyka, ale CHA2DS2-VASc z pewnością najlepiej radzi sobie z przewidywaniem pacjentów „niskiego ryzyka”.
- Pacjenci „niskiego ryzyka” to osoby z wynikiem CHA2DS2-VASc wynoszącym 0 (mężczyźni) lub 1 (kobiety).
- Następny krok - zapewnienie skutecznej profilaktyki udaru (tj. doustnej terapii przeciwzakrzepowej) osobom z 1 lub więcej dodatkowym czynnikiem ryzyka udaru.
- Doustne leczenie przeciwzakrzepowe za pomocą: bezpośredniego inhibitora trombiny (dabigatranu); doustnego inhibitora czynnika Xa (np. riwaroksabanu, apiksabanu) lub antagonisty witaminy K, uzależniając dawkę od wartości międzynarodowego współczynnika znormalizowanego INR (powinna wynosić 2,0–3,0).
- Kwas acetylosalicylowy zmniejsza aktywność płytek krwi, ale nie jest lekiem przeciwkrzepliwym. Nie powinien być stosowany zapobiegawczo u chorych z migotaniem przedsionków.
Jakie są składowe skali CHA₂DS₂-VASc?
C - Congestive heart failure/LV dysfunction | Niedawna zdekompensowana HF niezależnie od LVEF (a więc obejmująca HFrEF lub HFpEF) lub obecność (nawet bezobjawowego) umiarkowanego do ciężkiego upośledzenia funkcji skurczowej LV w badaniach obrazowych HCM stwarza duże ryzyko udaru mózgu, a OAC jest korzystne w redukcji ryzyka udaru mózgu | 1 |
H - Hypertension | Nadciśnienie tętnicze może prowadzić do zmian naczyniowych, które predysponują do udaru mózgu, a dzisiaj dobrze kontrolowane BP może nie być dobrze kontrolowane w przyszłości. Niekontrolowane BP – optymalne docelowe wartości BP związane z najmniejszym ryzykiem udaru niedokrwiennego mózgu, śmierci i innych incydentów sercowo-naczyniowych wynoszą 120–129/<80 mm Hg | 1 |
A - Age | Wiek jest silnym czynnikiem wpływającym na ryzyko udaru mózgu, a większość badań populacyjnych wykazuje, że ryzyko zwiększa się od 65. r.ż. Ryzyko związane z wiekiem jest ciągłe, ale ze względu na prostotę i wygodę 1 pkt jest przyznawany za wiek w przedziale 65–74 lata, a 2 pkt za wiek ≥75 lat | 2 |
D - Diabetes mellitus | Cukrzyca jest dobrze znanym czynnikiem ryzyka udaru mózgu, a ostatnio wykazano, że ryzyko udaru jest związane z czasem trwania cukrzycy (im dłuższy czas trwania cukrzycy, tym większe ryzyko powikłań zakrzepowo-zatorowych) i obecnością cukrzycowego uszkodzenia narządów docelowych, np. retinopatii. Zarówno cukrzyca typu 1, jak i cukrzyca typu 2 zasadniczo wiążą się z podobnym ryzykiem zakrzepowo zatorowym w AF, chociaż ryzyko to może być nieco większe u pacjentów w wieku <65 lat z cukrzycą typu 2 w porównaniu z pacjentami z cukrzycą typu 1 | 1 |
S - Stroke | Przebyty udar mózgu, zatorowość systemowa lub TIA wiążą się ze szczególnie dużym ryzykiem udaru niedokrwiennego mózgu, dlatego przydzielono im 2 pkt. Pomimo wykluczenia z RCT, chorzy z AF i ICH (w tym z udarem krwotocznym) są obarczeni bardzo dużym ryzykiem kolejnego udaru niedokrwiennego mózgu, a ostatnie badania obserwacyjne sugerują, że tacy pacjenci odnoszą korzyści z OAC | 2 |
V - Vascular disease | Choroba naczyniowa (PAD lub zawał serca) odpowiada za zwiększenie ryzyka o 17–22%, szczególnie u Azjatów. Istotna angiograficznie CAD jest również niezależnym czynnikiem ryzyka udaru niedokrwiennego mózgu u pacjentów z AF (skorygowany współczynnik zapadalności 1,29; 95% CI 1,08–1,53). Obecność złożonej blaszki miażdżycowej w aorcie zstępującej, będącej wskaźnikiem istotnej choroby naczyniowej, jest również silnym predyktorem udaru niedokrwiennego mózgu | 1 |
A - Age | Zob. powyżej. Najnowsze dane z Azji sugerują, że ryzyko udaru mózgu może wzrastać już od wieku 50–55 lat i że u pacjentów azjatyckich można zastosować zmodyfikowaną skalę CHA2DS2‑VASc | 1 |
S - Sex category | Traktowana raczej jako modyfikator ryzyka udaru mózgu, a nie czynnik ryzyka | 1 |
Skróty: AF – migotanie przedsionków, BP – ciśnienie tętnicze, CAD – choroba wieńcowa, CHA2DS2‑VASc – skala obejmująca zastoinową niewydolność serca, nadciśnienie tętnicze, wiek ≥75 lat, cukrzycę, udar mózgu, chorobę naczyń, wiek 65–74 lata, płeć (żeńską), EF – frakcja wyrzutowa, HCM – kardiomiopatia przerostowa, HF – niewydolność serca, HFpEF – niewydolność serca z zachowaną frakcją wyrzutową, HFrEF – niewydolność serca ze zmniejszoną frakcją wyrzutową, ICH – krwawienie wewnątrzczaszkowe, LV – lewa komora, LVEF – frakcja wyrzutowa lewej komory, OAC – doustny lek przeciwkrzepliwy / doustne leczenie przeciwkrzepliwe, PAD – choroba tętnic obwodowych, RCT – badanie kliniczne z randomizacją, TIA – przejściowy atak niedokrwienny
Jak postępować po wyliczeniu punktów w skali CHA₂DS₂-VASc?
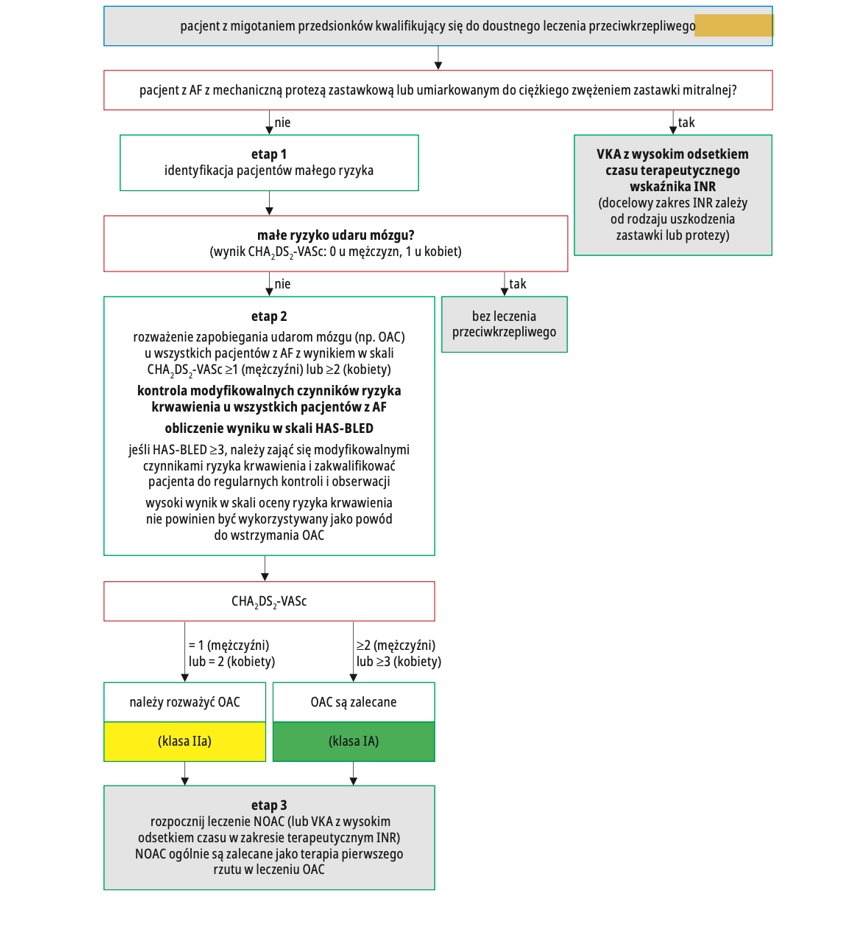
Pamiętajmy, że:
| Zalecenie | Klasa wskazań | Poziom dowodów |
| W zapobieganiu udarom mózgu u pacjentów z AF kwalifikujących się do OAC zaleca się stosowanie NOAC zamiast VKA (z wyłączeniem pacjentów z mechanicznymi zastawkami serca lub umiarkowanym do ciężkiego zwężeniem zastawki mitralnej) | I | A |
Do oceny ryzyka udaru mózgu zaleca się podejście oparte na czynnikach ryzyka, wykorzystujące kliniczną skalę ryzyka udaru mózgu CHA2DS2‑VASc do wstępnej identyfikacji pacjentów z „małym ryzykiem udaru” (0 pkt u mężczyzn lub 1 pkt u kobiet w skali CHA2DS2‑VASc), którym nie należy proponować leczenia przeciwkrzepliwego | I | A |
OAC jest zalecane w zapobieganiu udarom mózgu u chorych z AF z wynikiem ≥2 pkt u mężczyzn lub ≥3 pkt u kobiet w skali CHA2DS2‑VASc | I | A |
OAC należy rozważyć w zapobieganiu udarom mózgu u pacjentów z AF z wynikiem 1 pkt u mężczyzn lub 2 pkt u kobiet w skali CHA2DS2‑VASc. Leczenie powinno być zindywidualizowane w oparciu o korzyści kliniczne netto oraz powinno uwzględniać wartości i preferencje pacjenta | IIa | B |
Zaleca się ponowną okresową ocenę ryzyka udaru mózgu i krwawienia w celu aktualizacji decyzji dotyczących leczenia (np. rozpoczęcie OAC u pacjentów, którzy nie są już w grupie małego ryzyka udaru) i wpływania na potencjalnie modyfikowalne czynniki ryzyka krwawienia | I | B |
| W przypadku stosowania VKA zaleca się docelowy INR 2,0–3,0 z indywidualnym TTR ≥70% | I | B |
U pacjentów leczonych VKA z niskim odsetkiem czasu, w którym wartości INR utrzymują się w zakresie terapeutycznym (tj. TTR <70%), zalecane opcje to:
| I IIa | B B |
Izolowana terapia przeciwpłytkowa (monoterapia lub kwas acetylosalicylowy w skojarzeniu z klopidogrelem) nie jest zalecana w zapobieganiu udarom mózgu w AF | III | A |
Przykłady kalkulacji wyniku CHA₂DS₂-VASc
Pacjent 1
- Kobieta 63 lata ze świeżo rozpoznanym migotaniem przedsionków: 1 punkt za płeć, 0 punktów za wiek
- Bez niewydolności serca
- Bez choroby wieńcowej
- Bez wywiadu udarów mózgu
- HR: 105
- Od 5 lat leczy się na cukrzycę: 1 pkt.
- Ciśnienie: 113/78 mmHg bez farmakoterapii: 0 pkt.
- Suma: 2 pkt. u kobiety => OAC należy rozważyć w zapobieganiu udarom mózgu
Pacjent 2
- Mężczyzna 47-lata: 0 + 0 pkt.
- Zgłasza duszność
- Z wywiadem udaru mózgu w 2019: 2 pkt.
- Nie leczy się na cukrzycę: 0 pkt.
- Ciśnienie: 149/99 mmHg (leczenie NT) <- 1 pkt.
- Suma: 3 pkt: OAC jest zalecane w zapobieganiu udarom mózgu u chorych z AF z wynikiem ≥2 pkt u mężczyzn lub ≥3 pkt u kobiet w skali CHA2DS2‑VASc
Kiedy nie zastosujesz skali CHA₂DS₂-VASc?
U pacjentów ze umiarkowaną/ciężką stenozą mitralną oraz z zastawkami mechanicznymi. To są pacjenci, którzy bez wyliczania CHA2DS2Vasc wymagają leczenia antagonistami witaminy K.